I focolai del virus Monkeypox, il vaiolo delle scimmie, sono stati definiti “atipici” dall’OMS poiché si stanno verificando in paesi “non endemici”. Cosa sappiamo del vaiolo delle scimmie? come si diffonde?
L’Organizzazione mondiale della sanità (OMS) ha tenuto una riunione di emergenza venerdì per discutere del recente focolaio di vaiolo delle scimmie, un’infezione virale più comune nell’Africa occidentale e centrale, dopo che oltre 100 casi sono stati confermati o sospettati in Europa. In quello che la Germania ha descritto come il più grande focolaio mai registrato in Europa, sono stati segnalati casi in almeno nove paesi – Belgio, Francia, Germania, Italia, Paesi Bassi, Portogallo, Spagna, Svezia e Regno Unito – oltre che negli Stati Uniti, Canada e Australia.
Il comunicato dell’OMS
In un comunicato l’OMS afferma che: “L’Organizzazione mondiale della sanità e i suoi partner stanno lavorando per comprendere meglio l’entità e la causa di un focolaio di vaiolo delle scimmie. Il virus è endemico in alcune popolazioni animali in diversi paesi, portando a focolai occasionali tra la popolazione locale e i viaggiatori. I recenti focolai segnalati finora in 11 paesi sono atipici, poiché si verificano in paesi non endemici.
Ci sono circa 80 casi confermati finora e 50 indagini pendenti. È probabile che vengano segnalati più casi man mano che la sorveglianza si espande.
L’OMS sta lavorando con i paesi colpiti e altri per espandere la sorveglianza delle malattie per trovare e supportare le persone che potrebbero essere colpite e per fornire indicazioni su come gestire la malattia. Continuiamo a convocare riunioni di esperti e gruppi di consulenza tecnica per condividere informazioni sulla malattia e sulle strategie di risposta. L’OMS continua a ricevere aggiornamenti sullo stato dei focolai in corso nei paesi endemici. Monkeypox si diffonde in modo diverso da COVID-19. L’OMS incoraggia le persone a rimanere informate da fonti affidabili, come le autorità sanitarie nazionali, sull’estensione dell’epidemia nella loro comunità (se presente), sui sintomi e sulla prevenzione. Poiché il vaiolo delle scimmie si diffonde attraverso il contatto ravvicinato, la risposta dovrebbe concentrarsi sulle persone colpite e sui loro contatti stretti. Le persone che interagiscono da vicino con qualcuno che è infetto sono a maggior rischio di infezione: questo include operatori sanitari, membri della famiglia e partner sessuali. Stigmatizzare gruppi di persone a causa di una malattia non è mai accettabile. Può essere un ostacolo alla fine di un focolaio in quanto potrebbe impedire alle persone di cercare assistenza e portare a una diffusione non rilevata. Poiché la situazione è in evoluzione, l’OMS continuerà a fornire aggiornamenti per saperne di più[1].”
Il vaiolo delle scimmie – Monkeypox
Sempre sul sito dell’Oms, possiamo leggere che il vaiolo delle scimmie è una zoonosi virale (un virus trasmesso all’uomo dagli animali) con sintomi molto simili a quelli osservati in passato nei pazienti con vaiolo, sebbene sia clinicamente meno grave. Il virus Monkeypox è un virus a DNA a doppio filamento avvolto che appartiene al genere Orthopoxvirus della famiglia Poxviridae. Esistono due distinti cladi genetici del virus del vaiolo delle scimmie: il clade dell’Africa centrale (bacino del Congo) e il clade dell’Africa occidentale. Il clade del bacino del Congo ha storicamente causato malattie più gravi e si pensava che fosse più trasmissibile. La divisione geografica tra i due clade è stata finora in Camerun, l’unico paese in cui sono stati trovati entrambi i virus.
Focolai
Il vaiolo delle scimmie umano è stato identificato per la prima volta negli esseri umani nel 1970 nella Repubblica Democratica del Congo in un bambino di 9 anni in una regione in cui il vaiolo era stato eliminato nel 1968. Da allora, la maggior parte dei casi è stata segnalata dalle regioni rurali della foresta pluviale del Nel bacino del Congo, in particolare nella Repubblica Democratica del Congo, sono stati segnalati casi umani sempre più numerosi in tutta l’Africa centrale e occidentale.
Dal 1970 sono stati segnalati casi umani di vaiolo delle scimmie in 11 paesi africani: Benin, Camerun, Repubblica Centrafricana, Repubblica Democratica del Congo, Gabon, Costa d’Avorio, Liberia, Nigeria, Repubblica del Congo, Sierra Leone , e Sud Sudan. Il vero peso del vaiolo delle scimmie non è noto. Ad esempio, nel 1996-97 è stato segnalato un focolaio nella Repubblica Democratica del Congo con un tasso di mortalità per casi inferiore e un tasso di attacchi più elevato del solito. È stato riscontrato un focolaio concomitante di varicella (causata dal virus della varicella, che non è un orthopoxvirus) e del vaiolo delle scimmie che potrebbero spiegare cambiamenti reali o apparenti nella dinamica di trasmissione in questo caso. Dal 2017, la Nigeria ha subito un’ampia epidemia, con oltre 500 casi sospetti e oltre 200 casi confermati e un tasso di mortalità di circa il 3%.
Il vaiolo delle scimmie è una malattia di importanza globale per la salute pubblica in quanto colpisce non solo i paesi dell’Africa occidentale e centrale, ma anche il resto del mondo. Nel 2003, il primo focolaio di vaiolo delle scimmie al di fuori dell’Africa si è verificato negli Stati Uniti d’America ed è stato collegato al contatto con cani della prateria infetti. Questi animali domestici erano stati ospitati con ratti marsupi e ghiri gambiani che erano stati importati nel paese dal Ghana. Questo focolaio ha portato a oltre 70 casi di vaiolo delle scimmie negli Stati Uniti Il vaiolo delle scimmie è stato segnalato anche nei viaggiatori dalla Nigeria in Israele a settembre 2018, nel Regno Unito a settembre 2018, dicembre 2019, maggio 2021 e maggio 2022, a Singapore a maggio 2019, e negli Stati Uniti d’America a luglio e novembre 2021. Nel maggio 2022 sono stati identificati più casi di vaiolo delle scimmie in diversi paesi non endemici.
Diffusione
La trasmissione da animale a uomo (zoonotico) può verificarsi dal contatto diretto con il sangue, i fluidi corporei o le lesioni cutanee o mucose di animali infetti. La trasmissione da uomo a uomo può derivare da uno stretto contatto con le secrezioni respiratorie, lesioni cutanee di una persona infetta o oggetti recentemente contaminati. La trasmissione attraverso le particelle respiratorie delle goccioline di solito richiede un contatto faccia a faccia prolungato, il che mette a maggior rischio gli operatori sanitari, i membri della famiglia e altri contatti stretti dei casi attivi.
Quali sono i sintomi?
Il periodo di incubazione (intervallo dall’infezione all’esordio dei sintomi) del vaiolo delle scimmie è generalmente compreso tra 6 e 13 giorni, ma può variare da 5 a 21 giorni.
L’infezione può essere suddivisa in due periodi:
il periodo di invasione (dura tra 0-5 giorni) caratterizzato da febbre, cefalea intensa, linfoadenopatia (gonfiore dei linfonodi), mal di schiena, mialgia (dolore muscolare) e intensa astenia (mancanza di energia). La linfoadenopatia è una caratteristica distintiva del vaiolo delle scimmie rispetto ad altre malattie che inizialmente possono apparire simili (varicella, morbillo, vaiolo).
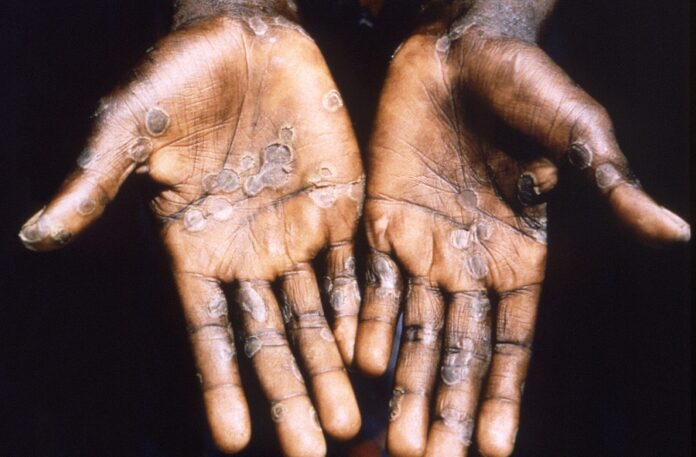
L’eruzione cutanea di solito inizia entro 1-3 giorni dalla comparsa della febbre. L’eruzione cutanea tende a essere più concentrata sul viso e sulle estremità piuttosto che sul tronco. Colpisce il viso (nel 95% dei casi), i palmi delle mani e la pianta dei piedi (nel 75% dei casi). Colpiscono anche le mucose orali (nel 70% dei casi), i genitali (30%) e le congiuntive (20%), oltre alla cornea. L’eruzione cutanea evolve in sequenza da macule (lesioni con una base piatta) a papule (lesioni solide leggermente rialzate), vescicole (lesioni piene di liquido trasparente), pustole (lesioni piene di liquido giallastro) e croste che si seccano e cadono. Il numero di lesioni varia da poche a diverse migliaia. Nei casi più gravi, le lesioni possono fondersi fino a quando ampie sezioni di pelle si staccano.
Fonte: OMS
Foto copertina: The palms of a monkeypox case patient from Lodja, a city located within the Katako-Kombe Health Zone, are seen during a health investigation in the Democratic Republic of Congo in 1997. Brian W.J. Mahy/CDC/Handout via REUTERS